Diabetická nefropatie: terapie
Pracoviště: Interní klinika 2. LF UK a FN Motol
Vloženo: 25. 9. 2016
Nedorozumění pravděpodobně spočívá v tom, že se na celou tuto otázku díváme nesprávně – z hlediska exaktní vědy, z hlediska snahy o jasný důkaz ve smyslu potvrzení efektivity léčebného postupu. Avšak z klinického hlediska je cílem dosáhnout maximální možnou úroveň bezpečné metabolické kompenzace bez ohledu na to, zda můžeme či nemůžeme prokázat, že tato kompenzace zlepší prognózu ve smyslu snížení nebo zpomalení poklesu glomerulární filtrace. Pokud jsme přesvědčeni, že proteinurie je u pacienta důsledkem diabetické nefropatie, má nemocný jistě i jiné mikrovaskulární komplikace a pro zpomalení jejich progrese do závažných klinických následků je snížení glykémie prokazatelně přínosné (retinopatie, neuropatie). Přesto, že poškození ledvin, resp. deteriorace jejich funkce, nemusí být ovlivněno zlepšením metabolické kompenzace (reálně normalizací glykémie a zejména glykovaného hemoglobinu), musí být pacient léčen všemi racionálními a dostupnými prostředky tak, aby bylo dosaženo optimálně těsné kompenzace (s přihlédnutím k tomu, jaká je očekávaná životní prognóza nemocného a jaké jsou případné hrozící komplikace vyplývající z těsné kompenzace – zejména závažné hypoglykémie při pokročilé poruše včasného rozpoznávání této komplikace). Zdůrazňuji tedy, že z klinického pohledu na problematiku vztahu normalizace glykémie a progrese manifestní diabetické nefropatie, tedy v naprosté většině klinických situací, nelze rezignovat na snahu o dosažení dobré metabolické kompenzace.
Mikroalbuminurie u pacienta s diabetem je, jak bylo zmíněno, příznakem zejména vysokého kardiovaskulárního rizika. Proto by terapie měla být orientována zejména směrem k prevenci cévních komplikací. Naštěstí se tato intervence kryje s prevencí progrese diabetické nefropatie.
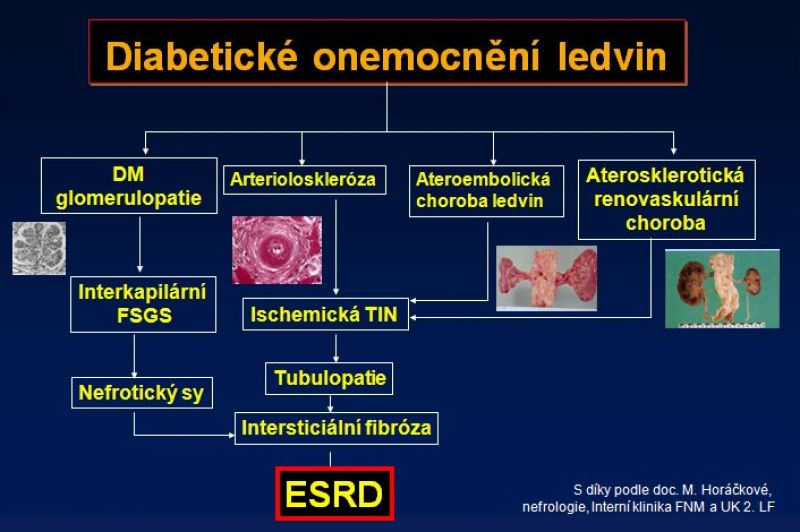
U 50 až 60 % pacientů s diabetem 2. typu se rozvine renální insuficience bez předchozí fáze mikroalbuminurické. U těchto nemocných je dominantní příčinou poškození funkce ledvin ateroskleróza, arterioloskleróza, tubulointersticiální nefritida a podobně. Z tohoto důvodu nepřekvapí některé výsledky klinických studií s hypolipidemiky, které prokazují jejich dobrý efekt. Klinicky nelze totiž vždy dobře rozlišit, jaký podíl na snížení funkce ledvin má jakýkoliv patologický proces – naopak, logickým se jeví předpoklad, že u většiny pacientů s diabetem 2. typu se z hlediska etiologie podílí více faktorů (viz obr. 1). Efekt statinů není konstantní, studie ACCORD lipid přinesla důkazy o pozitivním vlivu fenofibrátu.